לקות שמיעה
| קישורים ומאגרי מידע | |
|---|---|
| DiseasesDB | 19942 |
| MeSH | D034381 |
| סיווגים | |
| ICD-10 | H90-H91 |
לקות שמיעה היא אובדן חלקי או מלא של יכולת השמיעה. לקות כזו היא לעיתים לקות מולדת, ולעיתים מתפתחת בשלבים מאוחרים יותר בחיי האדם, כתוצאה ממחלה או מתאונה. ללקות שמיעה דרגות רבות, החל מליקוי שמיעה מזערי, כלומר, ירידה של 16–25 דציבל מסף השמיעה, קל (ירידה של 26–40 דציבל), בינוני (ירידה של 41–55 דציבל), בינוני-חמור (ירידה של 56–70 דציבל), חמור (ירידה של 71–90 דציבל) וליקוי שמיעה עמוק – שפירושו ירידה של מעל 90 דציבל מסף השמיעה. לרוב, המונח "חירש" מיוחס לאנשים הסובלים מליקוי שמיעה חמור או עמוק.
לקות שמיעה עלולה להגרם כתוצאה מפגיעה באחד ממרכיבי מערכות השמע. שמיעה נחשבת לעיקרית ביכולות התקשורת, לכן ללקות במערכת השמע השפעה ניכרת בכל תחומי השפה, בתחום הקוגניטיבי ובתחום החברתי.
מנגנון השמיעה
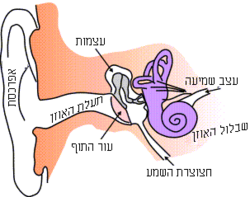
האוזן מתחלקת לשלושה חלקים: האוזן החיצונית, האוזן התיכונה, והאוזן הפנימית. האוזן החיצונית קולטת גלי לחץ אקוסטי המתורגמים לתנודות מכניות באוזן התיכונה. משם הם עוברים לאוזן הפנימית – מעין מיכל המכונה "השבלול" ומלא בנוזל. הנוזל נע בהתאם לתנודות וגורם לתזוזת ממברנה (הממברנה הבזילרית). תנודות אלה מעבירות מידע לגבי תדירות האות, עוצמת האות ומשך האות. לממברנות צמודים תאי השערה, וכשמועבר הגל בנוזל, משתנה המטען החשמלי של התאים ומועבר גירוי עצבי. גירוי זה גורם לשינוי במערכת העצבים המרכזית, ולהעברת מידע אקוסטי (מידע קולי) למוח.
סדר השלבים: מגל הקול ועד העיבוד המוחי
- גל קול נכנס דרך האוזן החיצונית לתעלת השמע, עובר דרך תעלת השמע אל עור התוף ומרטיט אותו.
- איבר המכונה 'פטיש'' חש בתנודות עור התוף, מעביר אותן אל הסדן, ומשם אל הארכוף.
- הארכוף מעביר את התנודות אל השבלול, צינור בעל מבנה ספירלי אשר מכיל בתוכו נוזל.
- השבלול מקבל את התנודות המגיעות מן הארכוף ואלו גורמות לתנועות בנוזל הנמצא בתוך השבלול.
- תנועות הנוזל בשבלול גורמות לתנועה של תאי שערה זעירים הנמצאים לאורך השבלול בדופנו הפנימי. תדרים גבוהים יותר ייקלטו בשערות הנמצאות בתחילת השבלול ובחלקו העבה, ותדרים נמוכים ייקלטו בעזרת שערות הנמצאות בקצה השבלול.
- תנועות תאי השערה מתורגמות לאותות חשמליים אשר מועברים למוח בעזרת עצבי השמיעה, שם הם מומרים למידע.
מיקום הפגיעה במערכת השמיעה
פגיעה באחד מחלקי מערכת השמע תגרום לליקוי שמיעה. השלכה של פגיעה באוזן החיצונית או התיכונה מכונה "ליקוי שמיעה הולכתי", כלומר עצב השמיעה נשאר תקין, אולם מערכת ההגברה של האוזן החיצונית והתיכונה לא מתפקדת כראוי. אם הפגיעה היא באוזן הפנימית,מכונה ליקוי השמיעה "ליקוי שמיעה סנסורי-נוירלי". פגיעה משולבת הן במנגנון ההולכתי והן באוזן הפנימית מכונה "ליקוי מעורב".
במקרה של ליקוי הולכתי, מכשיר שמיעה יכול להביא לתיקון מלא או כמעט מלא של הקלט. לעומת זאת, בליקוי סנסורי-נוירלי מכשיר שמיעה יהווה על פי רוב פתרון חלקי בלבד לאובדן השמיעה ובעל לקות השמיעה ימשיך שלא לשמוע חלק מהצלילים (לדוגמה, צליל האות ש'),. הגברת הצלילים האחרים תעזור לו בהשלמת הצלילים החסרים על פי הקשרם. כאשר אדם עם אבדן שמיעה מסוג זה מתגבר על ההפרעה בניהול שיחות הכרחיות עם אנשים, הוא עדיין עשוי לאבד את ההנאה מניהול שיחות חולין, מהאזנה לרדיו או מצפייה בטלוויזיה, מה שגורם לפגיעה באיכות החיים.
ההתערבות הניתוחית הקיימת ויחסי המחיר והתועלת (מחיר בכסף, במאמץ, בסיכון בריאות, בוויתור על נוחיות, וכיוצא באלה) – שונים בין לקויות השמיעה השונות. עם זאת, במקרים של פגיעה באוזן החיצונית, ההתערבות הניתוחית תהיה פשוטה ביותר.
לקות שבה מגיעים צלילים למוח אולם המוח עצמו לא מצליח לתת את הפירוש הנכון לצלילים או שהאזור העצבי במוח כלל אינו מתפקד מכונה "חירשות מרכזית".
אבחון הלקות
ניתן לאבחן לקות שמיעה מיד לאחר הלידה על ידי בדיקת הפלט האקוסטי. בדיקה זו היא בדיקה בעלת רגישות גבוהה שמטרתה זיהוי נזק באוזן הפנימית והיא מספקת הערכה על תפקוד השבלול. הבדיקה לא בודקת את איכות השמיעה של הנבדק, אלא את תקינות האוזן הפנימית. קיימת חשיבות רבה לאבחון לקות שמיעה ולהתוויה של תוכניות טיפול מתאימות החל מלידתו של התינוק.
כשיש חשש לירידה בשמיעה, יש לפנות לרופא אף אוזן גרון או לרופא משפחה כדי לקבל הערכה קלינית ואבחנה. בעת ההערכה, נבדק הרקע המשפחתי, נערכת בדיקה רפואית ומתבצעת בדיקת שמיעה הכוללת אודיומטריה וטיפונומטריה. בבדיקות אלו, מנסים לאמוד ולכמת את שמיעתו של האדם באמצעות שני מדדים: עוצמת הצליל (דציבלים) ותדירות צלילים (יחדות מדידה הקרויות הרץ). בנוסף לבדיקות רוטיניות אלה ישנן בדיקות שמטרתן חיפוש מוטציות בגנים מסוימים. כמו כן, לעיתים, לשם האבחון יש צורך בבדיקת CT מכוונת לעצמות השמע, ובבדיקת MRI של המוח.
הסיבות ללקות בשמיעה
הגורמים ללקות שמיעה עלולים להיות פשוטים, כגון פקק שעווה החוסם את תעלת השמע, דלקות הגורמות להצרות התעלה, או מחלות אוזן תיכונה כמו דלקות (כולסטאתומה לדוגמה), נוזלים באוזן התיכונה (תופעה שכיחה אצל ילדים), נקבים בעור התוף, מומים מולדים ואף המצאות של גוף זר. ליקוי שמיעה עצבי נגרם מפגיעה באוזן הפנימית או בעצב השמיעה ובמסלול האותות החשמליים אל המוח. הסיבות רבות ומגוונות, החל מחשיפה לרעש או מוזיקה בעוצמה גבוהה (בעיקר בגיל צעיר), חירשות מולדת, חירשות מחמת הגיל, גידול שפיר (אקוסטיק נוירומה), ועד פגיעות רעש, כגון פיצוצים, עבודה בתנאי רעש יתר ושמיעת מוזיקה בעוצמות גבוהות מדי באופן קבוע. עם הגיל חלה ירידת שמיעה, ומעל גיל 60 ליקוי שמיעה קיים אצל שליש מהאנשים ואף יותר.
פגיעות פיזיות
ישנן פגיעות פיזיות שיכולות לגרום לקות שמיעה וביניהן: חבלת רעש או מומים מולדים. חומרים אנטיביוטיים ותרופות אחרות עלולים לגרום לפגיעה בתאי השערה של האוזן הפנימית. כשתאי השערה נפגעים, אין אפשרות למערכת השמיעה להפוך גלי לחץ אקוסטי (צליל) לדחף עצבי ונגרם פגם בשמיעה. למעשה, הצליל לעולם אינו מגיע מהאוזן החיצונית למוח בשל "חוליה חסרה" – תא השערה הפגום. תאי שערה פגומים יכולים, לאחר מכן, להוביל להידרדרות עצבי השמיעה הסמוכים להם, וכאשר מספר גדול של תאי שערה או עצבי שמיעה על פני השבלול נפגעים, מאובחן האדם כסובל מחירשות.
לקות שמיעה גנטית
אחד מן הגורמים העיקריים ללקות בשמיעה הוא הגורם הגנטי אשר אחראי לכ-50% מהמקרים. במצב של ליקוי שמיעה על בסיס פגם גנטי, הליקוי מועבר בתורשה מן האב והאם בשתי צורות תורשה עיקריות שונות. הדנ"א של כל אדם מכיל שני עותקים של אותו הגן, עותק אחד הוא מקבל מהאב ועותק שני מהאם. בתורשה דומיננטית, פגיעה בעותק אחד בלבד של הגן מספיקה כדי שיופיעו סימנים קליניים של המחלה, למרות נוכחותו של העותק האחר התקין. לאדם בעל פגם גנטי יש סיכוי של חמישים אחוז להעביר את הגן הפגוע לכל אחד מילדיו.
מחלה המועברת בתורשה רצסיבית, תבוא לידי ביטוי רק אם שני העותקים פגומים, כלומר עותק פגום עבר בתורשה מהאב והעותק הפגום השני מהאם. כששני בני הזוג נשאים של עותק פגום בגן המועבר בתורשה רצסיבית, הסיכון להעביר שני עותקים פגומים לעובר הוא 25% (צירוף אחד מתוך 4 אפשריים). כאשר רק אחד מהעותקים פגום האדם בריא, אך הוא נשא של הגן שגורם למחלה.
לקות שמיעה תסמונתית ולא תסמונתית
ניתן לחלק את ליקוי השמיעה על בסיס גנטי לשני סוגים: ליקוי שמיעה תסמונתי (המהווה כ-30% מהמקרים), וליקוי שמיעה לא תסמונתי (המהווה כ-70% מהמקרים).ליקוי שמיעה לא תסמונתי הוא ליקוי חושי שמיעתי בלבד אשר מופיע ללא ליקויים נוספים במערכות אחרות. ליקוי שמיעה תסמונתי הוא ליקוי חושי שמיעתי אשר מופיע עם ליקויים נוספים. לדוגמה: תסמונת אשר (אחת מהתסמונות הנפוצות ביותר), כוללת ליקוי שמיעה, ניוון ברשתית, בעיות בשיווי המשקל, ועוד. תסמונת נפוצה נוספת היא תסמונת פנדרד. תסמונת זו כוללת תפקוד לקוי של בלוטת התריס, פגיעה בשיווי המשקל וזפקת. ישנן כ-400 תסמונות שונות הכוללות ליקויי שמיעה.
| התסמונת | אפיונים עיקריים בנוסף לחרשות |
| alport syndrome | בעיות כליה |
| branchio-oto-renal syndrome | ציסטות צוואריות, בעיות כליה |
| jervell and lange- nielsen syndrome | הפרעות בקצב הלב, מוות פתאומי, פרכוסים |
| neurofibromatosys type 2 | גידולים בעצב השמע |
| pendred syndrome | הגדלה של בלוטת התריס |
| stickler syndrome | מבנה גוף אופייני, בעיות עיניים, שגרון, חיך שסוע |
| usher syndrome | רטיניטיס פיגמנטוזה (ליקוי ראייה מתקדם) |
| waardenburg syndrome | לבקנות חלקית, תווי פנים אופייניים |
גנים שכיחים בקבוצות אתניות
ישנם גנים ספציפיים אשר מוטציות שהתפתחו בהם גורמות לליקוי שמיעה בקרב אוכלוסייה או קבוצה אתנית ספציפית. הנפוץ בהם הוא הגן GJB2 והוא הגורם הגנטי הנפוץ ביותר בקרב כל הקבוצות האתניות בעולם. בקרב האוכלוסייה היהודית הוא אחראי לכ-40% מהמקרים. כמו כן הגן TMC1 הוא הנפוץ ביותר באוכלוסייה היהודית מרוקאית ועוד.
גנים נפוצים נוספים: SLC17A, GJB6, MYO7A.
שיקום השמיעה
קיימים עזרים שונים המאפשרים לשקם את השמיעה כגון מגברים (מכשירי שמיעה) המורכבים על האוזן. מכשירי שמיעה יכולים להתאים לכל דרגות ליקוי השמיעה, מליקוי קל ועד חירשות עמוקה. למקרים קשים של ליקוי שמיעה עמוק, מולד או נרכש, קיים מזה 40 שנה פתרון שיקומי-כירורגי בשם שתל שבלולי, או שתל קוכליארי. ניתן להשתיל שתל זה החל מגיל שנה בכפוף לאבחנת רופא ומספר בדיקות. בליווי שיקום שפתי-שמיעתי אינטנסיבי וממושך יכול המושתל לפתח שפה תקינה. רופאים מצאו כי הזרקת סטרואידים ישירות לאוזן התיכונה (במקום נטילת כדורים) מביאה לשיפור משמעותי[דרוש מקור]. טיפול זה נמצא יעיל רק במקרים של ירידה פתאומית בשמיעה[דרוש מקור]. כאשר האדם סובל מלקות שמיעה שאינה מולדת אלא כזו שמקורה בדלקות חוזרות, יומלץ על ניתוח כפתורים[1] לשם תיקון של חוסר אוורור האוזן התיכונה כתוצאה מתעלת אוסטכיוס חסומה ולא מתפקדת. ניתוח זה ישולב במקרה הצורך עם ניתוח להסרת שקדים מוגדלים, אם הם מקור ההשפעה לדלקות באוזניים. בעיות שמיעה אשר נובעות ממקור פיזיולוגי כמוזיהומים ומחלות למיניהם יטופלו באמצעות תרופות, לרבות אנטיביוטיקה, בטיפות לאוזן או ביישומים שונים. אלרגיים לפניצילין יקבלו טיפול באריתרומיצין, קלאסיד, או אזניל.
תקשורת עם בעלי לקות שמיעה
ישנן מספר דרכים עיקריות לתקשור עם אנשים בעלי לקות שמיעה.
- שימוש בשפות סימנים. בשפות אלה מועברים מסרים באמצעות שימוש בידיים ובחלקי גוף שונים. המתנגדים לשימוש בשפות אלו, כגון אלכסנדר גרהם בל טוענים כי שפות אלה מבוססות על "גישה מנואליסטית" אשר, כביכול, מעודדת חיי קהילה ותרבות של בעלי הלקות בינם לבין עצמם.
- אנשים עם לקות שמיעה לומדים ומתרגלים הגייה נכונה של שפה קולית וקריאת שפתיים. שיטה זו מבוססת על גישה, שיש המכנים אותה "אוריאליסטית" אשר מעודדת שילוב של בעלי לקות השמיעה בסביבה של שומעים. במקרים קיצוניים נצפתה שאיפה לשלמות בקריאת שפתיים ובהגייה וההשקעה בהם באה על חשבון למידת שפות סימנים ואפילו על חשבון למידת ידע בסיסי המוקנה לאנשים השומעים והחירש, שהתמחה בהגייה וקריאת שפתיים מושלמת נותר בער. קריאת שפתיים מאפשרת גם היא לשיפור התקשורת ומהווה כלי בסיסי להתמודדות עם הלקות.
- טכנולוגיה מסייעת:
- מכשירי שמיעה – מכשירי הגברת קול המצויים באוזנו של האדם בעל לקות השמיעה או בסמוך לאוזנו. קיימים גם מכשירי שמיעה קבוצתיים המשמשים להגברת הצלילים. יש מכשירים קטנים שאינם נראים לעין מפאת קטנם ומכיוון שהם נמצאים בתוך תעלת האוזן. ישנם מכשירי שמיעה שמונחים מאחורי האוזן, אלו מתאימים למבוגרים ולילדים וניתן להזמינם בצבעים שונים.
- מערכת F.M. שממקדת את מקור השמיעה הרצוי בסביבה רועשת, מיקרופונים מכווננים המשפרים את הבנת הדיבור בזמן שימוש במכשירי שמיעה.
- תקשורת תומכת וחליפית מתוחכמת – מכשור להקלת תקשורת כגון מחשב הממיר תמליל כתוב לדיבור מושמע ודיבור מושמע לתמליל כתוב.
- תקשורת תומכת וחליפית פשוטה, כגון פנקס ועט או פתקים עם מסרים המוכנים מראש.
- תאורה טובה על פני הדובר להקלת קריאת שפתיים
- בידוד אקוסטי
- מכשור המוסיף סימנים נראים לאותות קוליים כגון פעמוני אזעקה מהבהבים והבהוב אור לצלצול הטלפון
- כתוביות לחירשים בסרטים ותוכניות טלוויזיה
- שיפור המודעות בקרב השומעים לכללים פשוטים לסיוע בתקשורת יעילה עם בעלי לקות שמיעה. דוגמאות לכללים פשוטים: אין לצאת מתוך הנחה כי מכשירי שמיעה וקריאת שפתיים נותנים פתרון שלם לבעיית השמיעה, יש לאפשר תנאים נוחים לקריאת שפתיים (למשל לא להסתיר את הפה), הארכת המתנה בין הגיית כל מילה ומילה הופכות את הדיבור לקליט יותר עבור אנשים עם לקות שמיעה ובכך מסייעים להם בהבנת האחר.
ידוענים עם ליקוי שמיעה
בין האנשים המפורסמים בהיסטוריה בעלי לקות שמיעה ניתן לציין את הלן קלר, לודוויג ואן בטהובן, פרנסיסקו דה גויה ותומאס אדיסון. ידוענים נוספים עם ליקוי שמיעה או טיניטוס הם: ביל קלינטון, סילבסטר סטלון, ברברה סטרייסנד (סובלת מטיניטוס), רוב לאו, פיל קולינס, ויליאם שאטנר (סובל מטיניטוס כתוצאה מפיצוץ על הסט) והאלי ברי.
השפעות לקות שמיעה בקרב ילדים והוריהם
לקות שמיעה יכולה להוביל למספר השפעות בתחומים שונים בחייו של הילד. ילד מפתח שפה ודיבור הודות ליכולתו המולדת הטבעית לרכישת תקשורת, אך כאשר ישנה לקות שמיעה חל שיבוש ברכישת מבטא טבעי. בנוסף, הורים שומעים רבים מתקשים לקבל את העובדה שלילדיהם יש לקות שמיעה, ופעמים רבות חשים תחושת אשמה ותסכול.
בינואר 2014 בחן המרכז הארצי לבחינות והערכה ביצוע משימות בשפה כתובה על ידי חירשים וכבדי שמיעה. הדו"ח נכתב על ידי יעל מילגרם מהאוניברסיטה העברית,[2] פרופ' טובה מוסט מאוניברסיטת תל אביב[3] וד"ר צור קרליץ מהמרכז הארצי לבחינות והערכה.[4][5] המחקר נועד לצורך ביצוע התאמות לכבדי שמיעה וחירשים (כו"ח) בבחינות סטנדרטיות. נמצא כי רמת קריאה של רוב חברי קהילת כו"ח אינה מתאימה לגילם. תלמיד בעל ירידה עמוקה בשמיעה, מסיים בית ספר תיכון עם כישורים בהבנת הנקרא ברמת כיתה ד', כאשר בשלושים השנים עד 2014 לא חל שיפור של ממש בהישגים של קהילת כו"ח. פערים בהבנת הנקרא נמצאו גם בקרב כו"ח שלמדו במוסדות אקדמיים. חוקרים מצאו כי רק חצי מהסטודנטים החירשים זיהו את הרעיון המרכזי בטקסט שקראו, בין אם הטקסט הוצג בכתב ובין אם הטקסט הוצג בשפת הסימנים. בנוסף, סטודנטים חירשים זכרו פחות פרטים מהטקסט מאשר סטודנטים שומעים.
המחקר מצא גם כי העיכוב בקריאה אצל ילדים חירשים להורים חירשים, שנחשפו מלידה לשפת הסימנים של ההורים, היה קטן מהעיכוב בקריאה אצל ילדים חירשים להורים שומעים.[6] המחקר גילה ממצאים סותרים בין הישגי ילדים עם מכשירי שמיעה ובין הישגי ילדים עם שתל שבלולי, ובחן הישגי ילדים מושתלים בגיל צעיר. נמצא כי הישגיהם בבית הספר היסודיהיו טובים והם קראו כמו תלמידים שומעים. בבית הספר התיכון הצטמצמו הישגיהם והם צברו פער של מספר שנים ביכולת הקריאה. בהערכת סטודנטים בקולג', לא נמצא הבדל בין סטודנטים מושתלים ובין סטודנטים עם מכשירי שמיעה.[7]
לפי המחקר, חירשים הבינו שמות עצם מוחשיים והתקשו בשמות עצם מופשטים.[8] בבית הספר התיכון, התקשו תלמידים חירשים במשפטים מורכבים יותר מתלמידים שומעים,[9] והתגלו אצלם קשיים נוספים בתחומים נוספים בתחביר כמו מורפולוגיה, שפה ציורית, אנלוגיות והשלמת משפטים..[10]
ראו גם
- חירשות מלידה
- תרבות החירשים
- אגודת החרשים בישראל
- שילוב ילדים בעלי לקויות שמיעה בחינוך
- תסמונת האוזן המוזיקלית
קישורים חיצוניים
- הערך "לקות שמיעה - Hearing impairment", באתר ויקירפואה
- ריכוז מחקרים בנושא לקות שמיעה באתר מחקרים
- מיח"א – מחנכי ילדים חרשים, עמותה לילדים בגיל הרך עם לקות בשמיעה
- המכון לקידום החרש
- קול הסימנים – היכרות עם עולם החירשים
- "חרש", מתוך האנציקלופדיה הרפואית ההלכתית, באתר מכון שלזינגר
- "Sound and Fury" (קול וזעם), סרט על תרבות חירשים ושימוש בשתל קוכלארי
- בקול, ארגון כבדי שמיעה ומתחרשים
 רב-שיח, איתור מוקדם של לקויות שמיעה, באתר הערוץ האקדמי, 25/02/2008
רב-שיח, איתור מוקדם של לקויות שמיעה, באתר הערוץ האקדמי, 25/02/2008 שמעון ספיר, סוגיות באבחון ושיקום בעיות שמיעה בילדים ומבוגרים, באתר הערוץ האקדמי, 27/11/2006
שמעון ספיר, סוגיות באבחון ושיקום בעיות שמיעה בילדים ומבוגרים, באתר הערוץ האקדמי, 27/11/2006 אבישי גולץ, מה נשמע? על מחלות אוזניים וליקויי שמיעה, באתר הערוץ האקדמי, 24/11/2008
אבישי גולץ, מה נשמע? על מחלות אוזניים וליקויי שמיעה, באתר הערוץ האקדמי, 24/11/2008 שרון פרידמן, ירידה בשמיעה ושיקום השמיעה, באתר הערוץ האקדמי, 14/09/2006
שרון פרידמן, ירידה בשמיעה ושיקום השמיעה, באתר הערוץ האקדמי, 14/09/2006- חגית לבל חגאי, אדם בתוך עצמו נסגר: התמודדות עם לקות שמיעה, באתר פסיכולוגיה עברית, 28 בנובמבר 2011
- חירשים וכבדי שמיעה, באתר כל זכות
- כבדי שמיעה בישראל: מאפיינים סוציו-דמוגרפיים ותעסוקתיים, אורנה חייט-מראלי, משרד התעשייה, המסחר והתעסוקה, מאי 2011
- מחקר חדש אודות הקשר בין אובדן שמיעה וטינטון לחשיפה לרעש מזיק, סחרחורת וטינטון – בלוג רפואי
- רותי שרון, הטו אוזן: כך תזהו ליקוי שמיעה אצל ילדכם, באתר וואלה, 20 במאי 2018
- מרים לוינגר, קהילת החרשים - היש לה גם עתיד?, ביטחון סוציאלי 87, נובמבר 2011
שגיאות פרמטריות בתבנית:בריטניקה
פרמטרי חובה [ 1 ] חסרים
הערות שוליים
- ↑ הסבר על ניתוח כפתורים במרכז הרפואי שניידר
- ↑ יעל מילגרם, דוקטורנטית במחלקה לפסיכולוגיה באוניברסיטה העברית
- ↑ טובה מוסט מבית הספר לחינוך באוניברסיטת תל אביב
- ↑
 מודלים למיון מאבחן, ד"ר צור קרליץ, 20 בדצמבר 2014, סרטון באתר יוטיוב
מודלים למיון מאבחן, ד"ר צור קרליץ, 20 בדצמבר 2014, סרטון באתר יוטיוב
- ↑ דו"ח המרכז 398 ביצוע מטלות בשפה כתובה בקרב אנשים חירשים וכבדי שמיעה, יעל מילגרם, טובה מוסט, צור קרליץ, ינואר 2014
- ↑ דו"ח המרכז, עמוד 13
- ↑ דו"ח המרכז, עמוד 14
- ↑ דו"ח המרכז, עמודים 26–27
- ↑ דו"ח המרכז, עמוד 32
- ↑ דו"ח המרכז, עמוד 71
הבהרה: המידע במכלול נועד להעשרה בלבד ואינו מהווה יעוץ רפואי.
לקות שמיעה31406168
